
Figura 1 – O mosquito anopheles darlingi é um dos principais transmissores da malária no Brasil (Crédito: ICB.USP)
Por: Prof. Roberto N. Onody *
A malária é uma doença transmitida aos seres humanos (e a outros mamíferos, aves e répteis) pela picada da fêmea do mosquito do gênero Anopheles (Figura 1). Mosquitos machos e fêmeas se alimentam do néctar das flores, mas, após a fecundação, as fêmeas necessitam das proteínas contidas no sangue para desenvolver seus ovos. Para sugar mais sangue, ela despeja sua saliva (que contém um anticoagulante) sobre o local da picada. Na sua saliva está presente o parasita da malária – um protozoário do gênero plasmodium.
São conhecidas cerca de 156 espécies de plasmodium das quais somente 5 afetam o ser humano. No Brasil, somente 3 estão presentes: malariae, vivax e falciparum. A malária provocada pelo plasmodium falciparum é a mais perigosa e letal. Mosquitos hematófagos, portadores de alguma forma de malária, já contaminavam vertebrados nos períodos do cretáceo e do jurássico [1]. Estariam exterminando dinossauros? Talvez, mas esses insetos, preservados em âmbar, são uma janela para o passado remoto de milhões de anos atrás e dão asas à nossa imaginação, como no filme Parque dos Dinossauros.
Os principais sintomas da malária são [2]: febre alta, calafrios, dor de cabeça, dor muscular, taquicardia e aumento do baço. No caso da malária mais grave (falciparum), ocorrem convulsões que podem levar o indivíduo ao coma e ao óbito. Essa forma grave de malária é considerada uma emergência médica, e o seu tratamento deve ser iniciado até 24 horas depois do início da febre.

Figura 2 – Poster da Segunda Guerra Mundial – não vá para a cama com o mosquito da malária … lute contra o perigo atrás das linhas (Crédito: autor desconhecido)
A malária acompanha o ser humano ao longo de toda a sua história. Descrita pelo médico grego Hipócrates, era conhecida, durante o império romano, como a febre de Roma. Foi na Itália medieval que se cunhou a palavra mala aira (mal ar), por ela ser comumente adquirida em brejos e pântanos malcheirosos. Durante as guerras, a disseminação da malária sempre aumentou e campanhas intensas foram realizadas contra o mosquito (Figura 2).
O ciclo da malária é bastante complexo, passando por várias etapas evolutivas e necessitando de dois hospedeiros. Ao picar um indivíduo, o mosquito Anopheles, através da sua saliva, inocula esporozoítos que são transportados pela corrente sanguínea e acabam se alojando no fígado. Lá, eles se reproduzem (assexuadamente) gerando merozoítos que, aos milhares, retornam à corrente sanguínea. No sangue, os merozoítos invadem as hemácias, onde se alimentam de hemoglobina. As hemácias se rompem, liberando novos merozoítos (que sequestram novas hemácias) e gametócitos masculino e feminino. Ao picar um indivíduo infectado, o mosquito digere as hemácias, mas não os gametócitos. Esses, através de reprodução sexuada e depois de muitas meioses e mitoses, geram os esporozoítos que se alojam na saliva do mosquito [3]. E assim, o ciclo se fecha.
Onde a malária é endêmica, o homo sapiens, submetido a ataques frequentes do Anopheles, desenvolveu através da mutação genética, uma ´defesa´ contra a malária. Alguns indivíduos modificaram suas hemácias para um formato de foice. Nelas, os merozoítos levam a pior. Em compensação, o indivíduo é agora portador da doença falciforme: a anemia falciforme (caso grave) ou o traço falciforme (caso leve).
A anemia falciforme pode levar a óbito caso não seja diagnosticada e tratada a tempo. No Brasil, nasce um bebê a cada 1000 nascimentos com a doença falciforme. Daí a necessidade do teste do pezinho entre o 3º. e o 5º. dia do recém-nascido. No traço falciforme, o indivíduo não tem a doença, mas carrega o gene. É, portanto, hereditário e atinge principalmente a população negra.
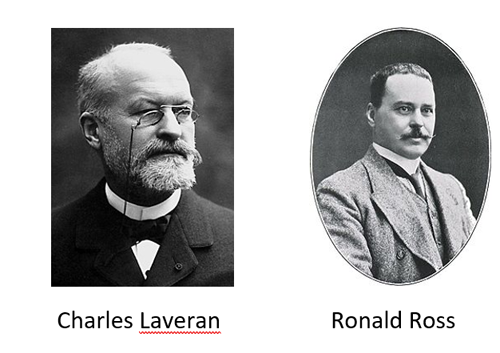
Figura 3 – Charles Laveran, encontrou o organismo parasitário nas hemácias de portadores da malária e Ronald Ross, descobriu ser o mosquito Anopheles o vetor da malária. Ambos receberam o Prêmio Nobel de Medicina por essas descobertas (Crédito: autores desconhecidos)
Mesmo na sua forma mais branda, o traço falciforme, pode trazer consequências indesejáveis. Foi o caso do famoso jogador da NFL, Ryan Clark [4]. Jovem (31 anos), em 2007 jogava pelo Pittsburgh Steelers e viajou para enfrentar os Broncos de Denver. Após o jogo (que os Steelers perderam), ao entrar no avião, Ryan sentiu fortes dores e foi levado às pressas para um hospital de Denver. Lá retiraram seu baço (que estava necrosado) e a vesícula. Denver está a 1600 m de altura. Pessoas portadoras do traço falciforme devem evitar lugares altos, uma vez que a concentração de oxigênio é menor.
Até o final do século XIX, acreditava-se que a malária se propagava pelos miasmas deletérios de gases venenosos oriundos de fétidos pântanos, brejos e água parada. Em 1880, Charles Laveran (médico francês) observou pela primeira vez, numa lâmina de sangue contaminado, a presença do parasita nas hemácias. Estava descoberto o agente infeccioso responsável pela malária. Em 1894, Ronald Ross (médico escocês) provou que o mosquito Anopheles era o agente propagador – o vetor da malária. Por suas descobertas, Laveran e Ross receberam o Prêmio Nobel de Medicina (Figura 3).
Hipócrates acreditava que o melhor remédio é a prevenção, não a cura. No caso da malária, e após o trabalho pioneiro de Ross, prevenção significa investir em programas de controle do vetor da malária – o mosquito Anopheles. Assim, nas primeiras décadas do século XX, drenando pântanos ou utilizando o pesticida DDT (Diclorodifeniltricloretano), boa parte da Europa, Australia, América do Norte e uma parte da América do Sul, da América Central e da Ásia.
Segundo a Organização Mundial de Saúde (OMS), um país é considerado livre da malária se, por três anos consecutivos, não registrar nenhum caso autóctone (isto é, excluindo os casos importados). A Itália e os EUA obtiveram esse certificado em 1970, Paraguai em 2018, Argentina em 2019 e a China em 2021 [5].

Figura 4 – A médica chinesa Tu Youyou descobriu as propriedades terapêuticas da planta artemisinina no combate contra a malária. Foi laureada com o Prêmio Nobel de Medicina de 2015 (Crédito: Bengt Nyman)
Em 2021, o Brasil registrou um total de 139.211 casos de malária, dos quais 137.857 autóctones e 1.354 importados. A forma grave, P. falciparum, representou 17% dos casos [6]. A imensa maioria dos casos (99%) ocorreram na região amazônica, sendo que 33% dos casos se manifestaram em área indígena!
No Brasil, a forma mais branda da malária, transmitida pelo P. Vivax (que responde por 80% dos casos) tem muitas vezes o seu diagnóstico confundido com a dengue, cujo vetor é o mosquito Aedes Aegypti. A dengue teve 542 mil casos notificados no Brasil, em 2021.
O padrão ouro no diagnóstico da malária é o exame ao microscópio de uma lâmina de sangue do paciente. Ele permite detectar e identificar a espécie presente do parasita Plasmodium. Em locais onde esse exame não é possível, pode-se utilizar os chamados RDT (Rapid Diagnostic Tests), que se baseiam em antígenos que detectam proteínas produzidas pelo parasita.
Uma vez diagnosticada a malária, deve-se, prontamente, começar a medicação da pessoa infectada. Até 1920, o quinino era o remédio predominante para o tratamento. Ele é extraído da árvore quina cujas folhas eram usadas para fazer chá (com propriedades antifebris) por indígenas no Peru. Levada para a Espanha por jesuítas no século XVII, a quina (cinchona) foi reconhecida como um medicamento antimalárico. Há mais de 20 espécies, que podem medir de 6 a 15 metros de altura. No Brasil temos diferentes espécies naturais nas regiões norte, centro-oeste, nordeste e no sul.
Após a Primeira Guerra Mundial, o governo alemão procurava uma alternativa ao quinino. Em 1934, nos laboratórios da Bayer, foi sintetizada a cloroquina. Em meados da década de 1950, o P. falciparum começou a apresentar resistência à cloroquina, de forma que, hoje em dia, a cloroquina só é indicada para a forma branda da malária (do P. Vivax, predominante no Brasil) [2].

Figura 5 – Na segunda guerra mundial, soldado norte-americano toma um banho de DDT (Crédito: Public Health Image Library – CDC)
Junto com a pandemia da COVID 19, dois boatos completamente falsos circularam pelo Brasil: os poderes profiláticos da cloroquina e da água tônica. Não, a cloroquina não é eficaz contra a COVID 19 e tem efeitos colaterais graves como cardiopatia e retinopatia [7]. Em abril de 2020, apareceu um vídeo no Facebook (viralizou, mas, já foi banido) em que uma senhora dizia que, como a água tônica contém quinino, ela tomaria bastante para se prevenir da COVID 19 [8]. Calcula-se que ela teria que tomar 14 litros de água tônica por dia, para obter a dose mínima de quinino necessária contra a malária!
Como dissemos acima, a forma grave da malária transmitida pelo P. falciparum, desenvolveu resistência contra a cloroquina. Na década de 1970, a médica chinesa Tu Youyou [9], estudando um manual de ervas medicinais escrito no século IV, descobriu que a planta artemisinina possuía dois princípios ativos contra o P. falciparum (Figura 4). Atualmente, a Organização Mundial de Saúde recomenda combinações terapêuticas a base de artemisinina (chamados de ACTs), no combate direto à forma mais grave da malária.
Na profilaxia da malária ao ar livre, temos o uso de inseticida DDT (Figura 5), responsável por uma diminuição de 50% da população do Anopheles em todo o mundo, a drenagem de pântanos e o desvio de rios. Para o interior das residências, o uso de repelentes de insetos, de mosquiteiros e roupas de mangas compridas. E, a partir de 2015, entraram em cena as primeiras vacinas antimaláricas.

Figura 6 – Criança com malária na Etiópia (Crédito: Rod Waddington)
Como o protozoário Plasmodium tem um ciclo de vários estágios, ainda não foi desenvolvida uma vacina que proteja o indivíduo em todas as etapas do parasita. O melhor alvo é quando o parasita tem a forma de esporozoítos e está alojado no fígado. Para isso foi criada a vacina RTS,S (nome comercial é Mosquirix) que induz anticorpos contra a proteína CSP expressada pelos esporozoítos. Testada no Quênia, Gana e Malawi a vacina demonstrou uma eficiência de 74% quando aplicada em crianças de 5 a 7 meses que cai, porém, para 28% após 1 ano da aplicação (pela diminuição dos anticorpos presentes). Quando testada em adultos, a performance da vacina foi ainda pior, com eficácia de apenas 34% [10]. Está em andamento estudos clínicos de outra vacina, a R21, com uma eficiência inicial de 75% e, talvez, mais duradoura [11].
De acordo com a OMS (Organização Mundial de Saúde), em 2020 foram registrados 241 milhões de casos de malária em todo o mundo, com 627.000 mortes [12]. Noventa e cinco porcento dos óbitos acontecem na África, sendo que 80% são de crianças com menos de 5 anos de idade!
A malária é uma doença comumente associada à pobreza. Calcula-se que ela seja responsável por um prejuízo de 12 bilhões de dólares por ano na África. Esse alto impacto econômico é devido aos custos com a saúde pública (em alguns países, cerca de 40% das hospitalizações são causadas pela malária), dias sem trabalho ou sem escola e graves sequelas da doença como, por exemplo, perda das habilidades cognitivas por parte das crianças (Figura 6).
Mesmo na sua forma mais mortífera, a falciparum, a malária hoje tem cura, desde que diagnosticada e medicada a tempo. Por sua alta incidência em países pobres e sua quase erradicação em países desenvolvidos, a OMS classificou a malária como uma doença negligenciada.
Além da malária, outras moléstias também são consideradas negligenciadas como a dengue, a esquistossomose, a Chikungunya, a Zica e a doença de Chagas [13].
O dia 25 de abril é o Dia Mundial de Luta Contra a Malária. Este ano (2022), a OMS fez um apelo para que empresas e laboratórios aumentem seus investimentos e suas pesquisas no desenvolvimento de novas ações no diagnóstico e no tratamento da malária [14].
E, finalmente, a OMS desenvolveu o aplicativo “WHO Malaria Toolkit”, com informações regionalizadas e atualizadas sobre a doença (disponível para celulares nos sistemas IOS e Andróide).
*Físico, Professor Sênior do IFSC – USP
e-mail: onody@ifsc.usp.br
Para acessar todo o conteúdo do site “Notícias de Ciência e Tecnologia” dirija a câmera do celular para o QR Code abaixo

Compartilhe o artigo

(Agradecimento: ao Sr. Rui Sintra da Assessoria de Comunicação)
Referências:
[2] Agência Fiocruz de Notícias
[3] Doença – Secretaria da Saúde – Governo do Estado de São Paulo (saude.sp.gov.br)
[4] Ryan Clark (American football) – Wikipedia
[5] Global Malaria Programme (who.int)
[6] Boletim-Epidemiologico-Vol53-No17_220511_150148-4_compressed.pdf (conasems.org.br)
[10] JCI – RTS,S: the first malaria vaccine
[11] Malaria vaccine becomes first to achieve WHO- | EurekAlert!
[12] Malaria (who.int)
[13] Drugs and vaccines in the 21st century for neglected diseases – ScienceDirect
[14] No Dia Mundial da Luta Contra a Malária, OMS faz apelo por inovação contra a doença | CNN Brasil
Assessoria de Comunicação – IFSC/USP



